Лимфогранулематоз на узи – Лимфогранулематоз на узи — Лечим печень
Лимфоузлы на УЗИ (лекция на Диагностере)
Чаще всего лимфоузлы увеличиваются при воспалении, но также могут быть проявлением рака. Распространенные причины лимфаденопатии: бактериальные, вирусные, паразитарные и грибковые инфекции, системная красная волчанка, болезнь Розаи-Дорфман, болезнь Кавасаки, рак.
Нажимайте на картинки, чтобы увеличить.
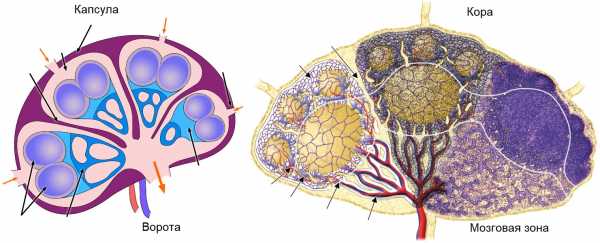
Рисунок. Снаружи лимфоузел покрыт фиброзной капсулой, от которой отходят трабекулы. Приносящие лимфатические сосуды подходят с выпуклой стороны. Выносящий лимфатический сосуд, вены и артерия проходят в воротах лимфоузла. По периферии расположены лимфатические узелки коркового слоя, а в центре — трабекулы, сосудистые шнуры и синусы мозгового слоя. В промежуточной зоне лимфоциты крови переходят в строму через стенки специальных венул. Зоны лимфоузла заселяют строго определенные клетки.
Лимфоузлы на УЗИ
Лимфоузлы исследуют линейным датчиком 7,5-12 МГц. Для осмотра больших конгломератов может пригодиться конвексный датчик 3-5 МГц. Брыжеечные лимфоузлы смотри Мезаденит на УЗИ (лекция на Диагностере).
У трети здоровых людей встречаются небольшие лимфоузлы, а длина отдельных экземпляров достигает 3,5 см. Размеры и форма лимфатических узлов зависят от расположения, а так же возраста и конституции пациента.
Нормальный лимфоузел на УЗИ — небольшое (менее 1 см) гипоэхогенное образование с гиперэхогенным рубчиком в центре; бобовидной или овальной формы; контур четкий, ровный или волнистый. Гипоэхогенная зона по периферии — корковое вещество, гиперэхогенная линейная структура — сосуды, трабекулы, жировые включения, частично мозговое вещество. В воротах гиперэхогенный треугольник «врезается» в паренхиму, здесь при ЦДК бывает видно сосуды.
Рисунок. На УЗИ нормальные лимфоузлы в заднем треугольнике шеи у девочки 9-ти лет (1), лимфоузел яремной цепи у пожилой женщины (2), подмышечный лимфоузел (3). На участках ограниченных фасциями лимфоузлы более вытянуты в длину, чем которые располагаются в рыхлой клетчатке.

Поперечный срез мышцы или сосуда можно ошибочно принять за лимфоузел. В режиме ЦДК легко отличить лимфоузел от сосуда. Если датчик развернуть на 90°, то сосуды и мышцы представляют собой трубчатую структуру, а лимфоузел имеет овальную форму независимо от среза.
Рисунок. На УЗИ гипоэхогенные округлые образования похожие на лимфоузлы (1). Датчик развернули на 90°, слева видно гипоэхогенный овальный лимфоузел (красная стрелка), а в справа — продольный срез мышы (желтые стрелки).
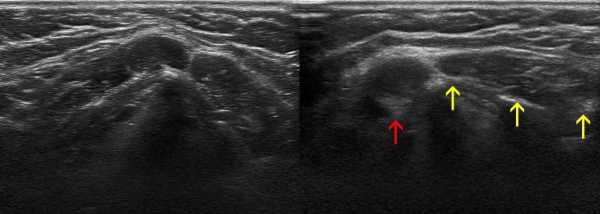
Рисунок. На УЗИ видно гипоэхогенный лимфоузел в окружении трех анэхогенных сосудов. Режим ЦДК подтверждает нашу догадку.
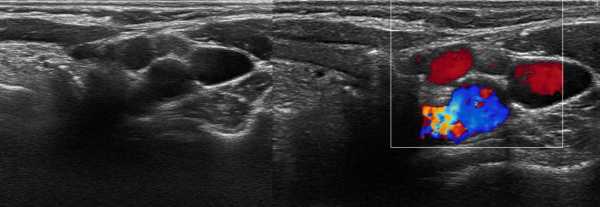
Рисунок. Женщина 65-ти лет с безболезненной «опухолью» в подмышке. На УЗИ определяется округлое образование с четким и ровным контуром, размер 20х10х15 мм; гипоэхогенный ободок по периферии и расширенная гиперэхогенная центральная часть; при ЦДК кровоток в гиперэхогенной зоне. Заключение: Подмышечный лимфоузел с жировой инфильтрацией мозгового вещества и переходной зоны.
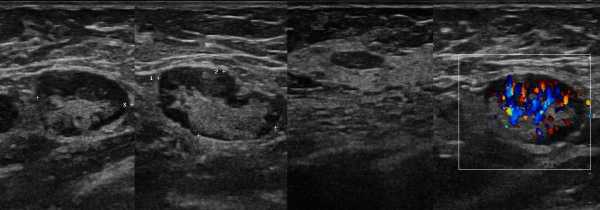
Ангиоархитектоника нормального лимфоузла — различают воротную артерию, которая переходит в линейно расположенный сосуд в центральной части. Если сосудистое русло можно проследить до капсулы, а PSV на воротной вене выше 5 см/сек, говорят о высокой степени активности лимфоузла.
Лимфаденопатия на УЗИ
Лимфаденопатия — это увеличение размеров, а также изменение формы одного или группы лимфатических узлов. Это симптом самых разных вирусных и бактериальных инфекций, но также могут быть признаком злокачественного процесса.
Вступая в борьбу с инфекцией лимфоузлы воспаляются. Воспалённые лимфоузлы стремительно «растут» в начале болезни и быстро «сдуваются» при выздоровлении. На УЗИ лимфоузел увеличен за счет корковой и околокорковой зоны, гипоэхогенный по периферии и гиперэхогенный в центре, форма овальная, контур четкий, кровоток только в воротах или отсутствует. Если воспаление переходит в окружающую клетчатку (периаденит), то может сформироваться абсцесс.
Рисунок. У детей с ОРВИ на УЗИ увеличенные шейные лимфоузлы с сохранной архитектурой — овальной формы, контур четкий и ровный, гипоэхогенные по периферии с гиперэхогенным центром. Заключение: Лимфаденопатия шейных лимфоузлов.

Рисунок. Мальчик 6-ти месяцев с выраженным дерматитом. На УЗИ шейные (1) и подчелюстные (2) лимфоузлы увеличены, вытянутой формы, гипоэхогенные по периферии с гиперэхогенной линейной структурой в центре. Обратите внимание подчелюстной лимфоузел с волнистым контуром. Заключение: Лимфаденопатия шейных и подчелюстных лимфоузлов.
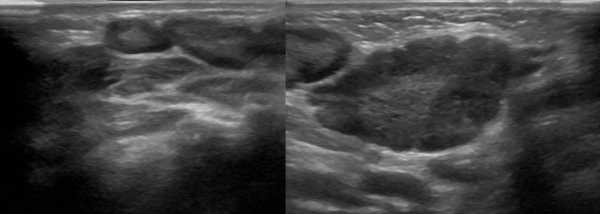
Рисунок. На УЗИ лимфоузлы увеличены, овальной формы, четкий и ровный контур, эхогенность пониженная, корковая зона несколько расширена, центральный рубчик видно отчетливо; кровоток в воротах усилен, сосуды расположены правильно — расходятся радиально, подкапсульный кровоток не определяется. Заключение: Лимфаденопатия с признаками высокой степени активности.
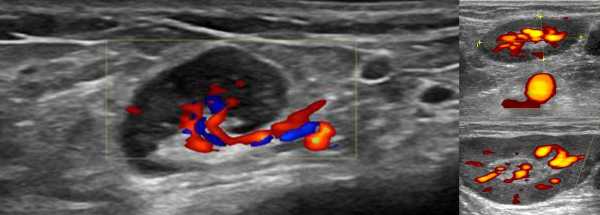
Рисунок. Ребенок с высокой температурой, ангиной и двусторонней «опухолью» на шее, в общем анализе крови атипичные мононуклеары 25%. На УЗИ передне- и заднешейные лимфоузлы увеличены (максимальный размер 30х15 мм), округлой формы, неоднородные. Обратите внимание, центральный рубчик отлично видно, а кровоток на уровне ворот усилен. Заключение: Лимфаденопатия с признаками высокой степени активности. Большие группы увеличенных лимфоузлов на шее характерны для инфекционного мононуклеоза. Учитывая течение болезни и наличие атипичных мононуклеаров, вероятно, у ребенка инфекционный мононуклеоз.
Рисунок. Женщина жалуется на «опухоль» в подмышке и на локте. Неделю назад повздорила с соседской кошкой. На УЗИ подмышечный (сверху) и локтевые (снизу) лимфоузлы увеличены, округлой формы, выраженная гиперплазия корковой и околокорковой зоны, гиперэхогенный центральный рубчик сохранен; кровоток заметно усилен, сосуды расположены правильно — радиально.
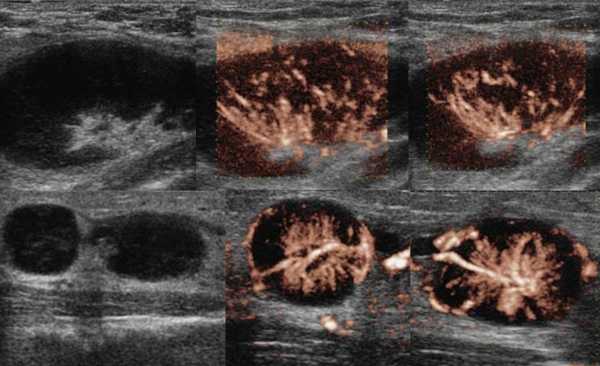
Туберкулез лимфоузлов на УЗИ
Туберкулез чаще поражает лимфоузлы шеи, подмышечной и паховой области. Обычно туберкулезный лимфаденит развивается медленно, лимфоузлы безболезненные, средний размер 3 см, но иногда могут достигать 10 см. На УЗИ пораженные лимфоузлы увеличены, гипоэхогенные, с нечетким контуром, часто можно увидеть выраженный периаденит и спаянные пакеты лимфоузлов. Для туберкулезного лимфаденита характерна неоднородная эхоструктура — анэхогенные кистозные полости и кальцинаты. При прогрессировании заболевания может образоваться абсцесс и свищи.
Рисунок. На УЗИ на шее определяется группа увеличенных лимфоузлов, неправильной формы; эхогенность понижена, центральный рубчик отсутствует; неоднородные за счет анэхогенных аваскулярных зон — очаги некроза; кровоток усилен, ход сосудов неправильный, выраженный подкапсульный кровоток. Заключение по результатам биопсии: Туберкулез лимфоузлов.
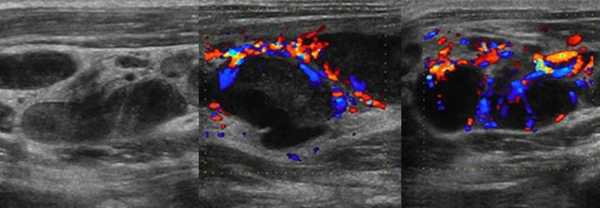
Рисунок. На УЗИ увеличенные лимфоузлы, неправильной формы с размытыми границами; эхогенность пониженная, центральный рубчик отсутствует; неоднородные за счет мелких кистозных полостей и гиперэхогенных включений с акустической тенью позади (кальцинаты). Заключение по результатам биопсии: Поражение лимфоузлов атипичными микобактериями. Гистологически очаги инфекции М. tuberculosis и атипичных микобактерий часто неразличимы. Классическим морфологическим проявлением в обоих случаях служит гранулема с казеозным некрозом.
«Бог в мелочах»
Кальцификаты в лимфоузлах характерны не только для туберкулеза, но и для метастазов папиллярной карциномы щитовидной железы.
10 признаков злокачественного лимфоузла на УЗИ
- Большие размеры, более 10 мм;
- Округлая форма, соотношение длинного и короткого размера (Д/К) <2;
- Эхогенность диффузно или локально понижена вплоть до анэхогенной;
- Концентрическое или эксцентрическое расширение коркового слоя;
- Гиперэхогенный центральный рубчик истончен или отсутствует;
- Неоднородная эхоструктура за счет гиперэхогенных кальцинатов и/или анэхогенных зон некроза;
- Неровный и размытый контур, когда клетки опухоли прорастают капсулу;
- Часто образуют крупные конгломераты;
- Кровоток дефективный — сосуды смещены, хаотично организованы, диаметр не уменьшается по направлению к капсуле, выраженный подкапсульный кровоток, аваскулярные зоны и др;
- Высокий индекс резистентности (RI >0,8) и пульсации (PI >1,5).
«Бог в мелочах»
Когда лимфоузел медленно растет, безболезненный, очень плотный и буквально врастает в окружающие его ткани – велика вероятность злокачественного процесса.
Лимфоузлы в затылочной и околоушной областях, как правило, имеют округлую форму. Оценивая узлы, опирайтесь не только на форму.
При абсцессе, туберкулезе, актиномикозе центральный гиперэхогенный рубчик в лимфоузлах может отсутствовать.
Иногда встречаются полностью гиперэхогенные лимфоузлы, что характерно для жировой инфильтрации, но НЕЛЬЗЯ исключить рак.
Экстракапсулярный рост опухоли часто приводит к объединению нескольких пораженных лимфоузлов в бесформенный конгломерат с вовлечением окружающих тканей.
Рисунок.
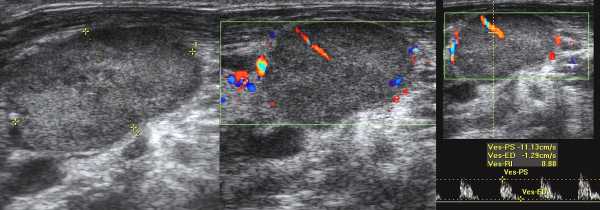
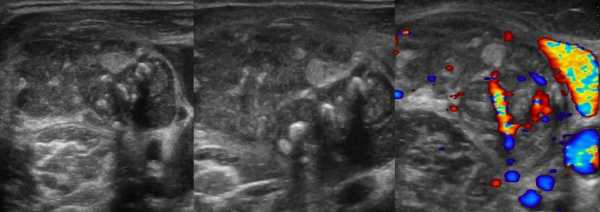
Рисунок. Мужчина 63-х лет обнаружил «опухоль» на шее: растет медленно без боли и лихорадки. На УЗИ в районе кивательной мышцы определяется группа резко гипоэхогенных лимфоузлов без центрального рубчика, размер 10-20 мм; часть лимфоузлов округлые; встречаются лимфоузлы с резко усиленным кровотоком. Заключение по результатам биопсии: Лимфома.

Рисунок. Женщина 32-х лет с «опухолью» на шее. На УЗИ в левой надключичной области определяются один большой и несколько маленьких гипоэхогенных лимфоузлов, округлой формы, центральный гиперэхогенный рубчик тонкий; кровоток заметно усилен, сосуды расположены хаотично, диаметр не уменьшается по направлению к капсуле, выраженный подкапсульный кровоток. В левой подвздошной ямке видно «сэндвич» — конгломерат из увеличенных гипоэхогенных лимфоузлов, между которыми залегают сосуды брыжейки. Заключение: Лимфоаденопатия с эхо-признаками злокачественного процесса. Рекомендована биопсия измененных лимфоузлов.
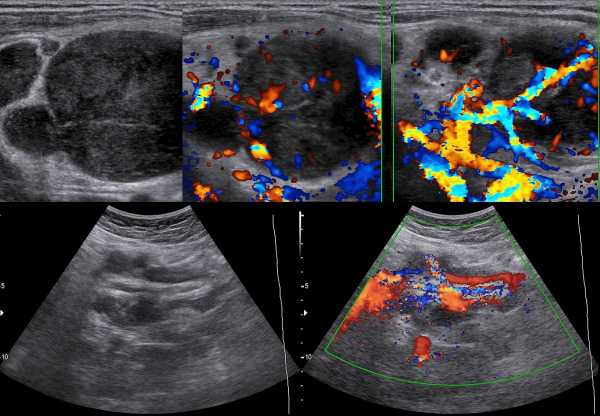
Рисунок. Мужчина 50-ти лет с жалобами на осиплость голоса, «опухоль» на шее слева. На УЗИ на шее определяется круглое образование с большой анэхогенной полостью в центре — зона некроза. На КТ видно большую опухоль в надгортанной области слева. Заключение по результатам биопсии: Увеличенный лимфоузел с метастазами плоскоклеточного рака. Для плоскоклеточного рака типичен центральный некроз лимфоузлов.
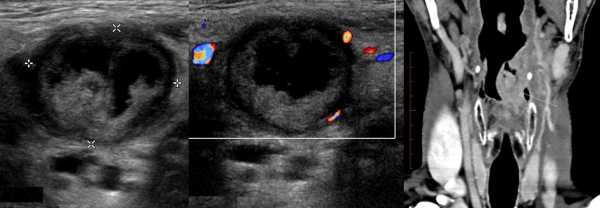
Рисунок. На УЗИ лимфоузел с метастазами папиллярного рака щитовидной железы: эхоструктура неоднородная — мелкие анэхогенные полости и микрокальцинаты; центральный рубчик не определяется; видно подкапсульный кровоток.

Рисунок. На УЗИ группа увеличенных округлых лимфоузлов на шее: гипоэхогенные, неоднородные за счет мелких и крупных анэхогенных, аваскулярных зон — очаги некроза. Заключение по результатам биопсии: Лимфоузлы с метастазами аденокарциномы. Первичную опухоль найти не удалось.
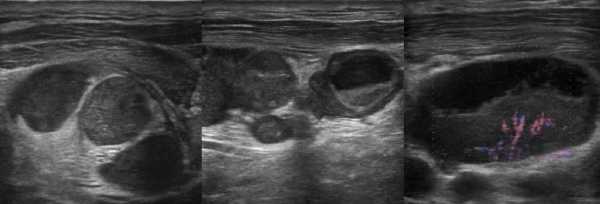
Рисунок. На УЗИ метастазы аденокарциномы легких разрушили нормальную архитектуру лимфоузла: неоднородный за счет чередования гипер- и гипоэхогенных участков, центральный рубчик отсутствует, форма лимфоузла неопределенная, контур нечеткий, что указывает на инфильтративный рост в окружающие ткани.

Рисунок. На УЗИ лимфома (1,2) между углом нижней челюсти и подчелюстной слюнной железой, также лимфоузел (3) с метастазами.
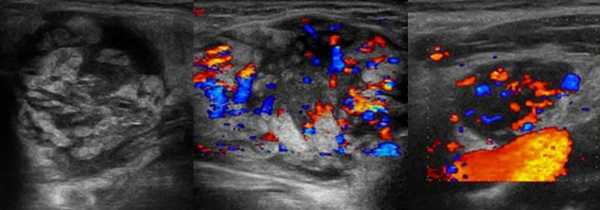
Лимфогранулематоз или лимфома Ходжкина — это злокачественная гиперплазия лимфоидной ткани. Опухоль развивается из одного очага, чаще в шейных, надключичных, средостенных лимфоузлах. На УЗИ видно пачку увеличенных лимфоузлов, четко отграниченных, не прорастающих капсулу и не сливающихся между собой.
Рисунок. Массивные лимфоузлы шеи при биопсии оказались лимфомой Ходжкина.
Берегите себя, Ваш Диагностер!
diagnoster.ru
причины, симптомы, диагностика и лечение
Лимфогранулематоз — злокачественная гиперплазия лимфоидной ткани, характерным признаком которой является образование гранулем с клетками Березовского-Штернберга. Для лимфогранулематоза специфично увеличение различных групп лимфатических узлов (чаще нижнечелюстных, надключичных, медиастинальных), увеличение селезенки, субфебрилитет, общая слабость, похудание. С целью верификации диагноза осуществляется биопсия лимфоузлов, диагностические операции (торакоскопия, лапароскопия), рентгенография грудной клетки, УЗИ, КТ, биопсия костного мозга. В лечебных целях при лимфогранулематозе проводится полихимиотерапия, облучение пораженных лимфоузлов, спленэктомия.
Общие сведения
Лимфогранулематоз (ЛГМ) – лимфопролиферативное заболевание, протекающее с образованием специфических полиморфно-клеточных гранулем в пораженных органах (лимфоузлах, селезенке и др.). По имени автора, впервые описавшего признаки заболевания и предложившего выделить его в самостоятельную форму, лимфогранулематоз также называют болезнью Ходжкина, или ходжкинской лимфомой. Средний показатель заболеваемости лимфогранулематозом составляет 2,2 случая на 100 тыс. населения. Среди заболевших преобладают молодые люди в возрасте 20-30 лет; второй пик заболеваемости приходится на возраст старше 60 лет. У мужчин болезнь Ходжкина развивается в 1,5-2 раза чаще, чем у женщин. В структуре гемобластозов лимфогранулематозу отводится втрое место по частоте возникновения после лейкемии.
Лимфогранулематоз
Причины лимфогранулематоза
Этиология лимфогранулематоза до настоящего времени не выяснена. На сегодняшний день в числе основных рассматриваются вирусная, наследственная и иммунная теории генеза болезни Ходжкина, однако ни одна из них не может считаться исчерпывающей и общепризнанной. В пользу возможного вирусного происхождения лимфогранулематоза свидетельствует его частая корреляция с перенесенным инфекционным мононуклеозом и наличием антител к вирусу Эпштейна-Барр. По меньшей мере, в 20% исследуемых клеток Березовского-Штернберга обнаруживается генетический материал вируса Эпштейна-Барр, обладающего иммуносупрессивными свойствами. Также не исключается этиологическое влияние ретровирусов, в т. ч. ВИЧ.
На роль наследственных факторов указывает встречаемость семейной формы лимфогранулематоза и идентификация определенных генетических маркеров данной патологии. Согласно иммунологической теории, имеется вероятность трансплацентарного переноса материнских лимфоцитов в организм плода с последующим развитием иммунопатологической реакции. Не исключается этиологическое значение мутагенных факторов — токсических веществ, ионизирующего излучения, лекарственных препаратов и других в провоцировании лимфогранулематоза.
Предполагается, что развитие лимфогранулематоза становится возможным в условиях Т-клеточного иммунодефицита, о чем свидетельствует снижение всех звеньев клеточного иммунитета, нарушение соотношения Т-хелперов и Т-супрессоров. Главным морфологическим признаком злокачественной пролиферации при лимфогранулематозе (в отличие от неходжкинских лимфом и лимфолейкоза) служит присутствие в лимфатической ткани гигантских многоядерных клеток, получивших название клеток Березовского-Рид-Штернберга и их предстадий – одноядерных клеток Ходжкина. Кроме них опухолевый субстрат содержит поликлональные Т-лимфоциты, тканевые гистиоциты, плазматические клетки и эозинофилы. При лимфогранулематозе опухоль развивается уницентрически — из одного очага, чаще в шейных, надключичных, медиастинальных лимфатических узлах. Однако возможность последующего метастазирования обусловливает возникновение характерных изменений в легких, ЖКТ, почках, костном мозге.
Классификация лимфогранулематоза
В гематологии различают изолированную (локальную) форму лимфогранулематоза, при которой поражается одна группа лимфоузлов, и генерализованную – со злокачественной пролиферацией в селезенке, печени, желудке, легких, коже. По локализационному признаку выделяется периферическая, медиастинальная, легочная, абдоминальная, желудочно-кишечная, кожная, костная, нервная формы болезни Ходжкина.
В зависимости от скорости развития патологического процесса лимфогранулематоз может иметь острое течение (несколько месяцев от начальной до терминальной стадии) и хроническое течение (затяжное, многолетнее с чередованием циклов обострений и ремиссий).
На основании морфологического исследования опухоли и количественного соотношения различных клеточных элементов выделяют 4 гистологические формы лимфогранулематоза:
- лимфогистиоцитарную, или лимфоидное преобладание
- нодулярно-склеротическую, или нодулярный склероз
- смешанно-клеточную
- лимфоидное истощение
В основу клинической классификации лимфогранулематоза положен критерий распространенности опухолевого процесса; в соответствии с ним развитие болезни Ходжкина проходит 4 стадии:
I стадия (локальная) – поражена одна группа лимфоузлов (I) либо один экстралимфатический орган (IE).
II стадия (регионарная) — поражены две или более группы лимфатических узлов, расположенных с одной стороны диафрагмы (II) либо один экстралимфатический орган и его регионарные лимфоузлы (IIE).
III стадия (генерализованная) – пораженные лимфоузлы расположены с обеих сторон диафрагмы (III). Дополнительно может поражаться один экстралимфатический орган (IIIE), селезенка (IIIS) либо они вместе (IIIE + IIIS).
IV стадия (диссеминированная) – поражение затрагивает один или несколько экстралимфатических органов (легкие, плевру, костный мозг, печень, почки, ЖКТ и др.) с одновременным поражением лимфоузлов или без него.
Для обозначения наличия или отсутствия общих симптомов лимфогранулематоза на протяжении последних 6 месяцев (лихорадки, ночной потливости, похудания) к цифре, обозначающей стадию болезни, добавляются буквы А или В соответственно.
Симптомы лимфогранулематоза
К числу характерных для лимфогранулематоза симптомокомплексов относятся интоксикация, увеличение лимфатических узлов и возникновение экстранодальных очагов. Часто заболевание начинается с неспецифических симптомов – периодической лихорадки с температурными пиками до 39°С, ночной потливости, слабости, похудания, кожного зуда.
Нередко первым «вестником» лимфогранулематоза служит увеличение доступных для пальпации лимфоузлов, которые больные обнаруживают у себя самостоятельно. Чаще это шейные, надключичные лимфатические узлы; реже — подмышечные, бедренные, паховые. Периферические лимфоузлы плотные, безболезненные, подвижные, не спаяны между собой, с кожей и окружающими тканями; обычно тянутся в виде цепочки.
У 15-20% пациентов лимфогранулематоз дебютирует с увеличения лимфоузлов средостения. При поражении медиастинальных лимфоузлов первыми клиническими признаками болезни Ходжкина могут служить дисфагия, сухой кашель, одышка, синдром ВПВ. Если опухолевый процесс затрагивает забрюшинные и мезентериальные лимфоузлы, возникают абдоминальные боли, отеки нижних конечностей.
Среди экстранодальных локализаций при лимфогранулематозе наиболее часто (в 25% случаев) встречается поражение легких. Лимфогранулематоз легких протекает по типу пневмонии (иногда с образованием каверн в легочной ткани), а при вовлечении плевры сопровождается развитием экссудативного плеврита.
При костной форме лимфогранулематоза чаще поражаются позвоночник, ребра, грудина, кости таза; значительно реже – кости черепа и трубчатые кости. В этих случаях отмечаются вертебралгии и оссалгии, может происходить деструкция тел позвонков; рентгенологические изменения обычно развиваются спустя несколько месяцев. Опухолевая инфильтрация костного мозга приводит к развитию анемии, лейко- и тромбоцитопении.
Лимфогранулематоз ЖКТ протекает с инвазией мышечного слоя кишечника, изъязвлениями слизистой, кишечными кровотечениями. Возможны осложнения в виде перфорации стенки кишки и перитонита. Признаками поражения печени при болезни Ходжкина служат гепатомегалия, повышение активности щелочной фосфатазы. При поражении спинного мозга в течение нескольких дней или недель может развиться поперечный паралич. В терминальной стадии лимфогранулематоза генерализованное поражение может затрагивать кожу, глаза, миндалины, щитовидную железу, молочные железы, сердце, яички, яичники, матку и др. органы.
Диагностика лимфогранулематоза
Увеличение периферических лимфоузлов, печени и селезенки наряду с клинической симптоматикой (фебрильной лихорадкой, потливостью, потерей массы тела) всегда вызывает онкологические опасения. В случае с болезнью Ходжкина методы инструментальной визуализации играют вспомогательную роль.
Достоверная верификация, правильное стадирование и адекватный выбор метода лечения лимфогранулематоза возможны только после проведения морфологической диагностики. С целью забора диагностического материала показано проведение биопсии периферических лимфоузлов, диагностической торакоскопии, лапароскопии, лапаротомии со спленэктомией. Критерием подтверждения лимфогранулематоза служит обнаружение в исследуемом биоптате гигантских клеток Березовского-Штернберга. Выявление клеток Ходжкина позволяет только предположить соответствующий диагноз, но не может служить основанием для назначения специального лечения.
В системе лабораторной диагностики лимфогранулематоза обязательно исследуются общий анализ крови, биохимические показатели крови, позволяющие оценить функцию печени (щелочная фосфата, трансаминазы). При подозрении на заинтересованность костного мозга выполняется стернальная пункция или трепанобиопсия. При различных клинических формах, а также для определения стадии лимфогранулематоза требуется проведение рентгенографии грудной клетки и брюшной полости, КТ, УЗИ брюшной полости и забрюшинной клетчатки, КТ средостения, лимфосцинтиграфии, сцинтиграфии скелета и др.
В дифференциально-диагностическом плане требуется разграничение лимфогранулематоза и лимфаденитов различной этиологии (при туберкулезе, токсоплазмозе, актиномикозе, бруцеллезе, инфекционном мононуклеозе, ангине, гриппе, краснухе, сепсисе, СПИДе). Кроме этого, исключаются саркоидоз, неходжкинские лимфомы, метастазы рака.
Лечение лимфогранулематоза
Современные подходы к лечению лимфогранулематоза основываются на возможности полного излечения данного заболевания. При этом лечение должно быть поэтапным, комплексным и учитывающим стадию болезни. При болезни Ходжкина используются схемы лучевой терапии, цикловой полихимиотерапии, комбинации лучевой терапии и химиотерапии.
В качестве самостоятельного метода лучевая терапия применяется при I-IIА стадии (поражениях единичных лимфоузлов или одного органа). В этих случаях облучению может предшествовать удаление лимфоузлов и спленэктомия. При лимфогранулематозе проводится субтотальное или тотальное облучение лимфоузлов (шейных, аксиллярных, над- и подключичных, внутригрудных, мезентериальных, забрюшинных, паховых), захватывающее как группы пораженных, так и неизмененных лимфатических узлов (последних – в профилактических целях).
Больным с IIВ и IIIА стадиями назначается комбинированная химиолучевая терапия: сначала вводная полихимиотерапия с облучением только увеличенных лимфоузлов (по минимальной программе), затем – облучение всех остальных лимфоузлов (по максимальной программе) и поддерживающая полихимиотерапия в течение последующих 2-3 лет.
При диссеминированных IIIВ и IV стадиях лимфогранулематоза для индукции ремиссии используется цикловая полихимиотерапия, а на этапе поддержания ремиссии — циклы медикаментозной терапии или радикального облучения. Полихимиотерапия при лимфогранулематозе выполняется по специально разработанным в онкологии схемам (МОРР, СОРР, СУРР, СVPP, ДОРР и др.).
Результатами проводимой терапии могут служить:
- полная ремиссия (исчезновение и отсутствие субъективных и объективных признаков лимфогранулематоза в течение 1 месяца)
- частичная ремиссия (купирование субъективных признаков и сокращение размеров лимфоузлов или экстранодальных очагов более чем на 50% в течение 1 месяца)
- клиническое улучшение (купирование субъективных признаков и сокращение размеров лимфоузлов или экстранодальных очагов менее чем на 50% в течение 1 месяца)
- отсутствие динамики (сохранение или прогрессирование признаков лимфогранулематоза).
Прогноз при лимфогранулематозе
Для I и II стадий лимфогранулематоза безрецидивная 5-летняя выживаемость после лечения составляет 90%; при IIIA стадии – 80%, при IIIВ – 60%, а при IV – менее 45%. Неблагоприятными прогностическими признаками являются острое развитие лимфогранулематоза; массивные конгломераты лимфоузлов более 5 см в диаметре; расширение тени средостения более чем на 30% объема грудной клетки; одновременное поражение 3-х и более групп лимфатических узлов, селезенки; гистологический вариант лимфоидное истощение и др.
Рецидивы лимфогранулематоза могут возникать при нарушении режима поддерживающей терапии, провоцироваться физическими нагрузками, беременностью. Пациенты с болезнью Ходжкина должны наблюдаться у гематолога или онколога. Доклинические стадии лимфогранулематоза в ряде случаев могут быть выявлены при проведении профилактической флюорографии.
www.krasotaimedicina.ru
Лимфогранулематоз симптомы анализ крови: причины, лечение
Лимфогранулематоз симптомы анализ крови определяет очень быстро, принимая во внимание не специфичность симптомов заболевания, именно этот тип диагностики позволяет своевременно заподозрить патологические изменения в системе крови пациента. В процессе исследования, лабораторные сотрудники изучают состав крови, а также оценивают размеры и формы каждого типа клеток, что присутствуют в плазме. Сопоставив их процентное соотношение, врач может сделать выводы о наличии заболевания и осложнений.
Что такое лимфогранулематоз?
Болезнь лимфогранулематоз анализ крови, которую показывает на ранних этапах, развивается достаточно быстро. Известно, что в организме пациента есть специальные клетки – лейкоциты, которые состоят из ряда ферментов. Лимфоциты защищают организм от чужеродных агентов и формируют иммунитет. Под воздействием определенных факторов, клетка начинает мутировать, не проходя до конца полный цикл своего развития.
Требуется отметить, что в организме каждого человека ежедневно формируется тысячи мутаций, вследствие взаимодействия молекул ДНК и нуклеозидов, но в здоровом состоянии, организм сразу же запускает механизм самоуничтожения и атипичные клетки не могут размножаться – соответственно умирают. Второй системой защиты является как раз иммунитет. Если эти механизмы нарушены, то у человека нет сил противостоять атипичным клеткам, и они начинают массово делиться, формируя тысячи своих копий, создавая опухолевое новообразование.
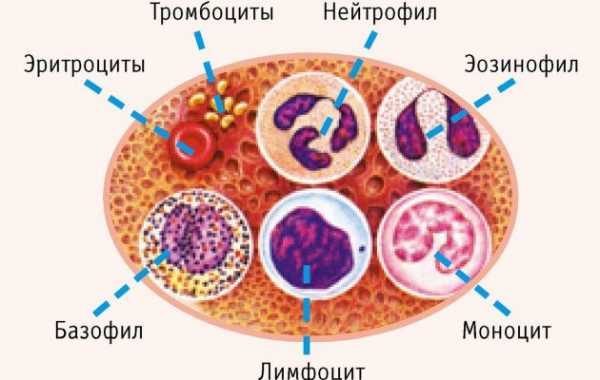
Эти атипичные клетки, что созрели с В-лимфоцитов, принято называть Ходжкина – на честь ученого, что их исследовал. Гранулы этих клетки начинают проявляться изначально в одном из лимфоузлов человека, но со временем к месту опухоли мигрируют и остальные клетки нейтрофилы, эозинофилы. В конечном итоге, вокруг мутировавших лимфоцитов образуется плотный фиброзный рубец. Из-за наличия воспалительных реакций, лимфоузел очень сильно увеличивается в размерах и развивается, так называемая гранулема.
Что показывает при беременности общий анализ крови?31569Признаки болезни могут появляться и в других, рядом лежащих лимфоузлах и тканях, это случается, когда гранулема достигла внушительных размеров и не получала соответственного лечения. На сегодняшний день причины заболевания до конца не изучены, но есть предположение, что на развитие патологии может повлиять нарушение функций кровяной системы, что передались по наследству, а также один из видов герпетических инфекций, что мутировал.
Симптомы заболевания
Особенностью патологического состояния является то, что длительное время, оно может протекать и вовсе без каких-либо симптомов, поэтому врачам удается диагностировать ее на поздних стадиях или же случайно, на ранних этапах в процессе биохимического анализа. Первыми признаками патологии являются увеличены в размерах подчелюстные и шейные лимфоузлы в области горла. С течением болезни поражаются лимфоузлы грудной клетки, живота, органов малого таза и конечностей. На фоне этого, также наблюдается ухудшение общего состояния пациента, ведь лимфоузлы могут увеличиваться настолько, что начинают сдавливать рядом находящиеся органы и ткани.
Показатели развития заболевания могут выглядеть следующим образом:
- кашель – проявляется при сдавливании бронхов, как правило, он сухой и мучительный, не поддается купированию противокашлевыми препаратами;
- отдышка – развивается при сдавливании легочной ткани;
- отеки – образуются при сдавливании полой вены, которая впадает в сердце;
- нарушение пищеварительных процессов наблюдается, если имеет место сдавливание кишечника. Это состояние часто сопровождается диареей, вздутием живота и запорами;
- нарушение работы нервной системы наблюдается редко, но может быть спровоцировано передавливанием отделов спинного мозга. Больной теряет чувствительность определенных отделов рук, ног или шеи;
- если в патологическом процессе задействованы лимфатические узлы спинного пояса, отмечается нарушение работы почек;
- имеют место и общие симптомы, что проявляются в резком снижении веса, бледности кожных покровов, слабости и снижении работоспособности.
Как и любое опухолевое злокачественное образование, гранулема может, к примеру, из горла пускать метастазы и нарушать работу целых систем. Увеличение печени – растущая гранулема вытесняет здоровые клетки печени, что провоцирует постепенное ее разрушение. Увеличение в размерах селезенки встречается в 30% случаев и, как правило, проходит безболезненно для пациента. Поражение костной ткани характеризуется нарушением целостности и плотности костей, частыми переломами и нарушением двигательной функции. Нарушение процессов кроветворения – снижается количество всех клеток крови, развивается апластическая анемия. Кожный зуд – при разрушении клеток лейкоцитов высвобождается гистамин, что приводит к зуду и шелушению кожного покрова. Поражение легких характеризуется кашлем, отдышкой.

На основе вышеперечисленных симптомов, что могут проявляться в области горла и других участков тела, существуют несколько стадий патологии. Для первой стадии патологического процесса характерны патологические процессы, что развиваются в пределах одного органа, к примеру, только в селезенке, в легких или печени. На данном этапе человек вовсе не ощущает симптомов, если болезнь обнаруживается, то это случайность.
Вторая стадия характеризуется двумя группами пораженных лимфоузлов, что размещаются выше или ниже диафрагмы. На третьей стадии отмечается поражение лимфоузлов, что могут находиться на задней стенке диафрагмы, выше ее или ниже. Как правило, на третьей стадии поражаются лимфоузлы горла, селезенки, костного мозга и печени. На четвертой стадии отмечается такое увеличение лимфатических улов, что приводит к некротизации органа, в котором развивается.
Диагностика патологического состояния лимфоузлов
Лимфогранулематоз симптомы анализ крови дает возможность определить, но, как правило, назначают и ряд инструментальных исследований. Забор крови для анализа проводится обязательно натощак, утром. Для лабораторной диагностики подходит и капиллярная и венозная кровь.
В процессе исследования врач наносит незначительное количество крови на предметное стекло и окрашивает его с помощью специальных веществ. Далее рассматривает кровь под микроскопом, и оценивает количество и размер ферментов.
Какие существуют анализы крови?1616
Микроскопическое исследование мазка крови очень редко устанавливает атипичные клетки в материале, но может уловить существенные отличия от нормы:
- количество эритроцитов в норме составляет у мужчин 4,0 – 5,0 х 1012/л, а у женщин 3,5 – 4,7 х 1012/л. При данном заболевании может уменьшаться;
- уровень гемоглобина также будет уменьшаться, ведь зависит от количества эритроцитов;
- нарушается скорость оседания эритроцитов – в крови здорового человека эритроциты отталкиваются друг от друга, при наличии лимфогранулематоза в составе крови повышается количество фермента, что склеивает их между собой;
- снижается процент лимфоцитов, вследствие нарушения функционирования костного мозга;
- моноциты принимают активное участие в формировании гранулемы, поэтому в крови отмечается их существенное увеличение;
- количество нейтрофилов увеличивается только на поздних этапах заболевания, на 1-2 стадии показатели в норме;
- эозинофилы принимают активное участие в борьбе с новообразованием, поэтому процент увеличения этих ферментов в крови прямо пропорциональный размеру опухоли;
- тромбоциты, как и остальные ферменты крови, формируются в костном мозге, поэтому на поздних стадиях, когда имеет место разрушительный процесс, их количественный состав в крови нарушается в сторону уменьшения.
Что касается биохимического анализа крови, то в нем первым признаком развития лимфогранулематоза, является определение в крови белков острой фазы. Принимая во внимание, что воспалительный процесс может формироваться сразу в нескольких очагах, количество белков острой фазы может увеличиваться в сотни раз. Не редко для подтверждения диагноза «лимфогранулематоз», проводят печеночные пробы. В процессе анализа можно определить степень разрушения печени и наличие других патологических процессов в организме пациента.
Поставить диагноз врач гематолог может сопоставив симптомы, что присутствуют у пациента с результатами лабораторных и инструментальных исследований. На сегодня лимфогранулематоз принято считать излечимым заболеванием, но огромную роль играет стадия патологического новообразования и возраст пациента. Известно, что люди пожилого возраста имеют меньшее сопротивление к чужеродным агентам, вследствие возрастных изменений. Благодаря радиоволновой терапии, химиотерапии и консервативным методикам лечения, жизнь пациентов можно продлить на 5-10 лет, даже на последней стадии.
1diagnos.ru
MEDISON.RU — УЗИ забрюшинных лимфатических узлов, пораженных лимфогранулематозом
Accuvix-A30
Проверен временем! Ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Описание случая
Приводим редкий случай ложноотрицательной диагностики пораженных забрюшинных лимфатических узлов при неоднократном ультразвуковом исследовании абдоминальной области. Больной 40 лет, поступил в клинику МНРЦ с жалобами на слабость, одышку, кожный зуд. При рентгенографии легких выявлено увеличение лимфатических узлов средостения. Заключение гистологического исследования биоптата из увеличенного правого надключичного лимфатического узла — лимфогранулематоз, смешанно-клеточный вариант. При первом ультразвуковом исследовании органов брюшной полости и забрюшинного пространства патологических изменений в печени, селезенке, по ходу аорты и сосудов таза, в воротах селезенки не выявлено. Установлен клинический диагноз: лимфогранулематоз II АЕ ст. с поражением правых надключичных и медиастинальных лимфатических узлов, легочной ткани. Проведена химиотерапия по схеме СОPP с хорошим терапевтическим эффектом.
При повторном поступлении, спустя 10 мес., проведено трехкратное ультразвуковое исследование органов брюшной полости и забрюшинного пространства. Патологических изменений в печени, селезенке, забрюшинных лимфатических узлах попрежнему не выявлено. При пальпации живот мягкий, безболезненный. Проведено облучение шейно-надключичных лимфатических узлов, средостения, подмышечных узлов и селезенки. При третьем поступлении, спустя 8 мес. после предыдущего, состояние больного ухудшилось. Жалобы на увеличение периферических лимфатических узлов, кожный зуд, сильный кашель. При клиническом исследовании живот мягкий, безболезненный, однако в левой подвздошной области пальпирутся плотное образоваание (увеличенные лимфатические узлы?). При эхографии выявлено увеличение единичных шейных лимфатических узлов, однако в печени, селезенке, по ходу аорты и сосудов таза, в области ворот печени и селезенки патологических образований по-прежнему не было выявлено (рис. 1). Спустя 2 дня проведена прямая нижняя лимфография, при которой обнаружено обширное поражение забрюшинных и общих подвздошных лимфатических узлов (рис. 2). При двух последующих ультразвуковых исследованиях признаков поражения поясничных и тазовых лимфатических узлов по-прежнему не было выявлено.
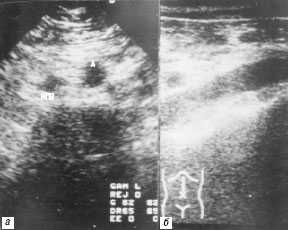 |
Рис. 1. Эхограммы брюшной полости и забрюшинного пространства в поперечной (а) и продольной (б) проекциях. Патологических образований не определяется. А — аорта, НПВ — нижняя полая вена. |
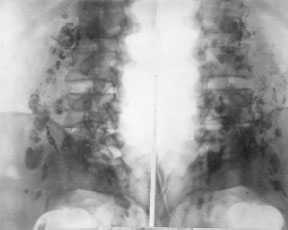 |
Рис. 2. Лимфограммы в косых проекциях. Поражение поясничных и общих подвздошных лимфатических узлов (лимфатические узлы увеличены в размерах, значительно смещены кнаружи от позвоничника, содержат множественные дефекты накопления). |
Обсуждение
Ранняя и достоверная диагностика поражения лимфогранулематозом органов и лимфатических узлов ниже диафрагмы в значительной мере влияет на результаты лечения больных лимфогранулематозом. Ультразвуковое сканирование наряду с КТ является одним из основных методов диагностики поражения абдоминальных и забрюшинных лимфатических узлов лимфогранулематозом, при этом чувствительность эхографии достигает 85-90%, специфичность — 95-100% (А.А. Фазылов и соавт., 1985, А.Ф. Цыб и соавт., 1986, B. Kimmig и соавт., 1984).
На основании многочисленных исследований установлено, что в большинстве случаев акустическое изображение пораженных лимфогранулематозом лимфатических узлов одинаково — одиночные или множественные образования пониженной плотности, округлой или овальной формы величиной от 0,5 до 2 см и более, расположенные вокруг забрюшинных или тазовых сосудов и четко определяющиеся на фоне забрюшинной или тазовой клетчатки (рис. 3, собственное наблюдение). При этом не установлена зависимость ультразвукового изображения пораженных лимфатических узлов от гистологического варианта лимфогранулематоза, локализации, формы и размеров (С.Н. Архипов и соавт., 1986, P.R. Mueller и соавт., 1980, D.G. Bragg и соавт., 1986, R.A. Filly и соавт., 1976). Кроме этого, важными признаками поражения забрюшинных узлов являются смещение или сдавление просвета НПВ, увеличение расстояния между аортой и НПВ или их смещение кпереди и др. (M.E. Clouse и соавт., 1985).
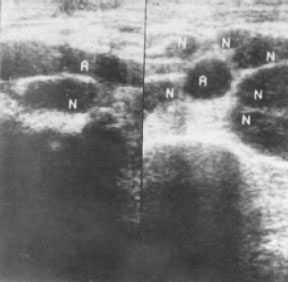 |
Рис. 3. Эхограммы забрюшинного пространства в поперечной (а) и продольной (б) проекциях: ультразвуковое изображение пораженных лимфогранулематозом забрюшинных лимфатических узлов. А — аорта, N — лимфатические узлы. |
По мнению ряда авторов, неэффективность эхографии в диагностике пораженных лимфогранулематозом лимфатических узлов обусловлена различными причинами: небольшими размерами узлов (до 1 см) с наличием в них очагов лимфогранулематоза не более 1,5-2 мм в диаметре, выраженным метеоризмом, трудностью обследования больных с избыточным весом или находящихся в тяжелом состоянии (A. Kratochwil и соавт., 1975, L. Creed и соавт., 1982). Кроме того, проведенные in vivo и in virto исследования показывают, что повышение эхогенности лимфатических узлов, приводящее к их невизуализации на фоне клетчатки (изоэхогенные узлы), может быть обусловлено следующими причинами: обширными зонами некроза или фиброза, диффузным жировым замещением кортикомедуллярного слоя узла (L. Rubaltelli и соавт., 1990, B. Perin и соавт., 1987).
В нашем наблюдении причина невизуализации при эхографии пораженных лимфатических узлов, выявленная при прямой лимфографии, остается невыясненной (больной умер спустя 3 мес. после последнего поступления, аутопсия не проводилась). Мы полагаем, что возможные причины — выраженный некроз узлов или массивное преобладание в них тканей, которые по своей эхогенности не отличались от забрюшинной клетчатки.
Литература
- Архипов С.Н., Романова Л.В., Стрыгина О.Б. Эхотомографическая картина лимфатических узлов брюшной полости и забрюшинного пространства при двух гистологических вариантах лимфогранулематоза//Терапевтический архив.- 1986.- N9.- С.53- 54.
- Фазылов А.А., Дусмуратов А.М., Карабаp ев И.И. Эхографические исследования при лимфогранулематозе//Клиническая медицина.- 1985.- N58, 10.- С.47-50.
- Цыб А.Ф., Байсоголов Г.Д., Нестайко О.В. и соавт. Ультразвуковая диагностика поражения забрюшинных и абдоминальных лимфатических узлов при лимфогранулематозе//Медицинская радиология.- 1986.- N7.- С. 39-45.
- Цыб А.Ф., Нестайко О.В., Бруна Й. Лимфография, КТ и ультразвуковое исследование в определении поражения забрюшинных и абдоминальных лимфатических узлов при лимфогранулематозе//Медицинская радиология.- 1986.- N9.- С.19-24.
- Вragg D.G., Colby T.V., Ward J.H. New concepts in the non-Hodgkin lymphomas: radiologic implications. Radiology, 1986, 159, р.289-304
- Clouse M.E., Harrison D.A., Grassi C.J. et al. Lymphangiography, US and CT in Hodgkin`s disease and non-Hodgkin`s lymphoma. J Comp Tomogr, 1985.-9, р.1-8.
- Creed L., Reger K., Pond G.D. et al. Potential pitfall in CT and sonographic evaluation of suspected lymphoma. AJR, 1982, 139, р.606-607.
- Filly R.A., Marglin S., Castellino R.A. The ultrasonographic spectrum of abdominal and pelvic Hodgkin`s disease and non-Hodgkin`s lymphoma. Cancer, 1976, 38, р.2625-2629.
- Kimmig B., Kober B., Weber M. Ultraschall in der diagnostik maligner lymphome. Rontgen-Bl, 1984, 37, 2, р.57-60.
- Kratochwil A., Karcher K.H., Jentzsch K. et al. The value and limitation of echotomography in the diagnosis of abdominal lymphomas in malignant disease. RoFo, 1975, 122, р.410-414.
- Mueller P.R., Ferrucci J.T., Harbin W.P. et al. Appearance of lymphomatous involvement of mesentery by US and CT: the «sandwich sign». Radiology, 1980, 134, р.467-473.
- Perin B., Gardellin G., Nisi E. et al. Identificazione ecografica di area iperecogena centrale nei linfonodi. Segno di linfoadenopatia benigna. Radiol Med (Torino), 1987, 74, 535-538.
- Rubaltelli L., Proto E., Salmaso R. et al. Sonography of abnormal Lymph nodes in vitro:correlation of sonographic and histologic findings. AJR, 1990, 155, 1241-1244.
Accuvix-A30
Проверен временем! Ультразвуковая система для проведения исследований с экспертной диагностической точностью.
www.medison.ru
Значение УЗИ при диагностике лимфом
Значение УЗИ при диагностике лимфом
Ключевые слова: ультразвуковая диагностика, лимфома Ходжкина, не-ходжкинские лимфомы
Лимфопролиферативные заболевания (ЛПЗ) являются одной из значимых причин инвалидизации и смертности населения. Статистические данные свидетельствуют о постоянном росте заболеваемости в разных странах [9-11], причем распространенность ЛПЗ по регионам мира весьма вариабельна. Согласно исследованиям, проведенным в 1966-1971гг. и 1998-2004гг. в Республике Армения, отмечался достоверный рост заболеваемости ЛПЗ за счет возрастания доли ходжкинских и неходжкинских лимфом [3, 14].
Своевременная и точная диагностика лимфом является наиболее важной проблемой современной медицины. Неоспоримо, что точность и своевременность их диагностики в дальнейшем может определить тактику и эффективность проводимого лечения. В последние годы наблюдается повышение значимости ультразвуковых исследований в комплексе диагностических мероприятий в онкогематологических клиниках [5, 8].
Как известно, УЗИ позволяет выявить очаговое поражение паренхиматозных органов и обнаружить даже умеренно увеличенные лимфатические узлы, что зачастую мало доступно для других методов исследования [1]. При диагностике лимфом важно выявить первичные очаги поражения, а также распределение и распространенность очагов в орган-системах, так как основываясь на этих данных, определяется стадия и степень тяжести заболевания.
Возможности ультразвукового метода как самостоятельного метода в лучевой диагностике злокачественных опухолей средостения на сегодняшний день изучены недостаточно полно, о чем свидетельствуют немногочисленные работы зарубежных и отечественных авторов, а сведения, содержащиеся в них, противоречивы [6,7,13].
УЗИ средостения обычно считается малоэффективным вследствие отражения ультразвуковой волны воздушной легочной тканью и невозможности получения информации. В силу этого ультразвуковая диагностика при заболевании органов средостения используется незаслуженно редко и применяется в основном для выявления плеврального выпота. Однако ультрасонография позволяет выявлять сравнительно небольшие образования, не выявляемые при обычном рентгенологическом исследовании. Это, главным образом, опухоли и кисты сравнительно небольших размеров, расположенные центрально и не выступающие на контур средостения. Методом ультрасонографии можно с уверенностью отличать солидные опухолевые образования от полостных, кистозных, которые дают характерную эхонегативную картину.
На основании изучения эхосемиотики злокачественных лимфом выяснено, что для данной патологии характерны неровность контуров, неоднородность структуры, неправильная форма, пониженная эхогенность и гиперваскулярный тип кровотока. Всем пациентам с подозрением на объемное образование средостения на начальных этапах диагностики должно применяться УЗИ средостения, позволяющее не только обнаружить опухоль, но и оценить наличие/отсутствие признаков злокачественности опухоли [2,12,13].
Диагностика лимфом в первую очередь базируется на данных гистологии биопсийного лимфатического узла. Значимость УЗИ в обнаружении самого информативного периферического лимфоузла среди множества пораженных для диагностической биопсии очень высока.
Ультразвуковое обследование пациентов выполнялось на аппаратах AlokaSSD500 с использованием конвексных датчиков частотой 3.5 и 5.0 МГц, MedisonSA6000 с линейным датчиком C3-7ED частотой 7,0 МГц и конвексным HL5-9ED частотой 3.5 МГц, Acuson с линейным датчиком частотой 7,0 МГц и конвексным частотой 3.5МГц с применением полипозиционного серошкального сканирования (В-режим) и цветового допплеровского картирования (ЦДК) в реальном масштабе времени.
Наш многолетний опыт показывает, что эхография должна быть методом выбора в оценке вовлечения в процесс периферических лимфатических узлов, дабы предотвратить повторное хирургическое вмешательство для диагностической биопсии.
Ультрасонография позволяет выявлять сравнительно небольшие образования средостения, не выявляемые при обычном рентгенологи-ческом исследовании. Наглядным доказательством вышесказанного служат частные случаи в нашей практике.
Пациентка 18лет, обследовалась в районной больнице и поступила в Гематологический центр с диагнозом анемия неясной этиологии, аменорея, увеличение щитовидной железы II степени. Жалобы: слабость, плохой аппетит, утомляемость, отсутствие менструального цикла. У больной имелся результат УЗИ щитовидной железы с описанием узловых изменений и селезенки – с очаговыми изменениями.
Пациентка консультировалась у гинеколога, эндокринолога, принимала гормональные препараты по поводу отсутствия менструального цикла. При поступлении периферические лимфатические узлы пальпаторно не были увеличены. Во время УЗИ было выявлено увеличение лимфоузлов передневерхнего отдела средостения, а также подключичных и надключичных лимфоузлов (рис.1 А), которые в неспециализированной клинике были оценены как узлы щитовидной железы. В щитовидной железе патологических изменений не было выявлено. Наблюдалось также умеренное увеличение селезенки и множественные очаговые изменения гипоэхо-генного неоднородного характера (рис.1 В). У ворот селезенки наблю-дались лимфоузлы (рис.1 Б).
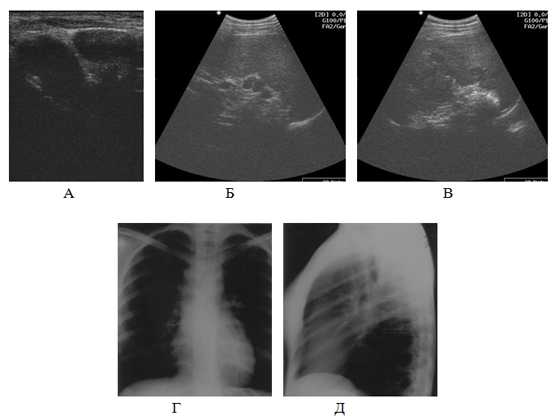
Рис.1. Сопоставление данных УЗИ (А, Б, В) и рентгена (Г, Д) у пациента с лимфогранулематозом: А–надключичные и подключичные лимфоузлы,
Б–лимфоузлы у ворот селезенки, В–гипоэхогенные очаги в селезенке, Г–прямая рентгенография грудной клетки, Д–боковая рентгенография грудной клетки
Лечащему врачу было предложено проведение рентгенографии грудной клетки в прямой и боковой проекции. Анализ рентгенограммы в прямой проекции не выявил увеличения лимфоузлов в верхнем переднем средостении , (рис.1 Г) однако увеличение последних обнаружил снимок боковой проекции грудной клетки (рис.1 Д). Но только сонография обнаружила лимфоузлы, доступные для биопсии и информативные для постановки диагноза. Описанные изменения были подтверждены и МСКТ грудной клетки и брюшной полости. После биопсии надключичного лимфоузла, прицельно обнаруженного УЗИ, был поставлен патогистологический диагноз: лимфома Ходжкина, нодулярный склероз. После проведения первого курса химиотерапии исчезли очаговые изменения селезенки, уменьшились лимфатические узлы средостения, под- и надключичные и у ворот селезенки, а после второго курса исчезли лимфоузлы.
Описание следующего частного случая подтверждает строгую необходимость УЗИ, предваряющего биопсию периферического лимфоузла.
Больная Х.Э.,21 год. В тяжелом состоянии поступила в РГЦ в новогодние праздники. Дежурящий врач после пальпации для уточнения диагноза направил пациентку в хирургическую клинику на удаление лимфатического узла в подмышечной области без УЗИ. После надреза хирург не нашел лимфоузлов в подмышечной области. Через 2 дня после рентгенографии грудной клетки обнаружили образование в средостении. Повторным хирургическим вмешательством из образования в средостении был взят материал для биопсии. После уточнения диагноза В-крупноклеточная лимфома пациентка вновь поступила в РГЦ, где ей впервые было проведено УЗИ.
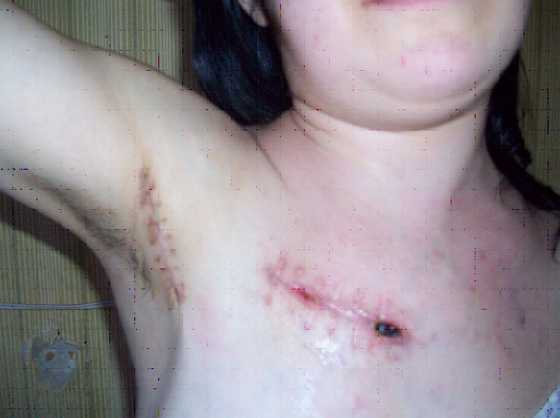
Рис.2. Последствия биопсии без УЗИ.
На рисунке отчетливо виден рубец в подмышечной области (первое хирургическое вмешательство) и свежая рана (второе хирургическое вмешательство)
У пациентки наблюдался “синдром верхней полой вены” с резким нарушением дыхания, отеком и цианозом лица, шеи, верхней половины грудной клетки и подмышечной области. УЗИ брюшной полости не выявило органной метаплазии, увеличения лимфоузлов также не наблюдалось. В подмышечной области были лимфоузлы размерами 1.5х0.5см, особенно справа. В надключичной области справа наблюдались лимфоузлы 2,5х1,3см гиперэхогенные, неоднородные, которые без сомнения были пригодны для биопсии. Одновременно наблюдалась жидкость в плевральной полости справа. В средостении было обнаружено неоднородное гиперэхогенное образование, особенно справа.
Согласно данным W. Greetzman 2000г., показатели чувствительности и точности метода пальпации составляют 49% и 50% соответст-венно. Для выявления информативного лимфоузла при биопсии одним пальпаторным методом руководствоваться неверно, строго необходимо проведение УЗИ. Своевременное УЗИ предотвратило бы повторное хирургическое вмешательство у и без того тяжелой пациентки в последнем случае. Тем более, что у нее были обнаружены легко доступные информативные лимфоузлы для биопсии в надключичной области справа.
Таким образом, проведенное нами исследование позволяет утверждать, что эхография является высокоинформативным методом обследования. УЗИ выявляет очаговое поражение паренхиматозных органов и обнаруживает непальпаторные, увеличенные лимфатические узлы, эффективно для оценки состояния переднего средостения [4]. УЗИ бесценно как метод многократного динамического контроля, так как не носит радиационную нагрузку, а также может и должно применяться с целью скрининга [8].
Литература
- Бессмельцев С.С. Сонографическая диагностика неходжкинских злокачественных лимфом. «SonoAce-Ultrasound», 2001, 8, с. 11-22.
- Власов П. В. Комплексная лучевая диагностика объемных образований средостения. Мед. визуализация, 2005, 4, с. 90–104.
- Дагбашян С.С. Показатели заболеваемости гемобластозами в Республике Армения по данным 2005-2009 гг. Кровь, 2010, с.36-41.
- Карташова О.М., Вутирас Я.Я. Эхографическая диагностика и мониторинг лимфом средостения у детей. Здравоохранение Урала, 2003, 6, с.30-31.
- Киселев А.В. Проблемы диагностики и лечения неходжкинских лимфом у детей. Детское здравоохранение России: стратегия развития. Мат. 9-го съезда педиатров России, М., 2001, с.267.
- Побегалов Е. С. Диагностика и хирургическое лечение опухолей и кист средостения. СПб., 2002, с. 7–15.
- Харченко В.П., Котляров П.М., Глаголев Н.А. Лучевая диагностика образований переднего средостения. Клиника, диагностика и лечение новообразований легких, средостения и плевры. Труды КОД МЗ РФ, 2002, т. 6, с. 148–150.
- Чиссов В.И., Трофимова Е.Ю. Ультразвуковое исследование лимфатических узлов в онкологии. М., 2003.
- Bulent Cengiz A., Kara A., Kanra G.et al. Acute neck infections in children. The Turkish Journal of Pediatrics, 2004, Vol.46, p.153-158.
- Dotti G., Fiocchi C., Motts T. Epstein-Barr virus-negative lymphoproliferative disorders in long-term survivors after heart, kidney and liver transplantation. Transplantation, 2000, Vol.69, p.827-833.
- Habermann T.M., Steensma D.P. Diagnostic Considerations for Lymphadenopathy. Mayo Clin. Proc., 2000, Vol.75, p.723-732.
- Riccabona M. Sonographie in der Padiatrie. Georg. Thieme. Verlag., Stuttgart-New-York, 2000, p. 97-98.
- Stephens N.J., Pilcher J.M. The Diagnostic Role of Ultrasound in the Chest Ultrasound, 2007, Vol.15, p.148-158.
- Ամիրխանյան Ե.Ս., Մելքիկյան Ն.Ա. Հեմոբլաստոզներով հիվանդացության ուսւմնասիրությունը Երևան քաղաքում համաձայն վերջին 17 տարիների տվյալների: Հայաստանի բժիշկների գիտա-գործնական առաջին համագումարի նյութեր: Երևան, 1991, էջ 20-21.
www.med-practic.com
Симптомы лимфогранулематоза в анализе крови
Симптомы лимфогранулематоза в анализах крови – один из простейших и надежных способов предварительной диагностики лимфомы Ходжкина.
Что собой представляет лимфогранулематоз?
Главные солдаты человеческого иммунитета – лимфоциты. Это одна из разновидностей лейкоцитов, благодаря которым люди либо не заболевают, либо выздоравливают.
В лейкоцитарной формуле взрослых людей количество лимфоцитов составляет не менее четверти, у детей этот показатель достигает 50 %.
Лимфоциты вырабатывают антитела к различным возбудителям болезней, а также принимают участие в клеточном иммунитете, разрушая клетки, не отвечающие стандарту, например, злокачественные.
Фото:
Лимфатическая система представляет собой узлы, объединенные в общую сеть сосудами. Неопластический (злокачественный) процесс в этой системе называется лимфомой.
Лимфоциты перерождаются и бесконтрольно делятся, процесс постепенно распространяется по организму, поражая различные органы.
Лимфома – это не одно заболевание, а целая группа из около тридцати разновидностей. Каждая лимфома имеет собственное название, поскольку существенно отличается течением, прогнозом и лечением.
Самая общая классификация позволяет разделить все лимфомы на лимфому Ходжкина (лимфогранулематоз) и неходжкинские лимфомы.
Специфические симптомы лимфогранулематоза и их отличие от неходжкинских лимфом – клетки Рид-Березовского-Штернберга. Эти гигантские клетки можно разглядеть в микроскопическом исследовании биоптата.
Лимфома Ходжкина – название, введенное в 2001 году Всемирной организацией здравоохранения (ВОЗ). Другие названия: болезнь Ходжкина, лимфогранулематоз, злокачественная гранулема.
Еще в первой половине XIX столетия болезнь изучал британский врач Томас Ходжкин. Он наблюдал семерых пациентов с увеличенными лимфоузлами, печенью и селезенкой, впервые обратив на эту болезнь внимание научного сообщества.
Фото:
Пациенты Ходжкина умерли, поскольку в то время заболевание было неизлечимым, но современная медицина делает огромные успехи в преодолении недуга.
Заболевание встречается и у детей, и у взрослых, подавляющее большинство заболевает в возрасте 15 – 40 лет.
По статистике, болезнь поражает 2,3 человека на каждые 100 тысяч населения. Небольшой перевес среди заболевших приходится на мужчин (взрослых и детей).
Причины заболевания неизвестны, однако ученые склонны исключить из их числа наследственный фактор, поскольку случаи лимфогранулематоза в одной семье единичны.
Однако некоторые разновидности лимфомы с поразительной частотой встречаются у людей, в том числе и у детей с самым распространенным вирусом Эпштейна-Барра.
Разновидности лимфомы Ходжкина и диагностика заболевания
Изучение биоптата пораженной ткани на наличие клеток Рид-Березовского-Штернберга – обязательный пункт в диагностике лимфогранулематоза.
Многие ученые полагают, что именно эти гигантские – опухолевые, а остальные клеточные изменения и фиброз возникают как ответ иммунной системы на злокачественный процесс.
В зависимости от картины биопсии различают четыре разновидности лимфогранулематоза.
Лимфогистиоцитарный лимфогранулематоз составляет около 15 % всех случаев заболевания. Обычно им болеют мужчины до 35 лет.
Разновидность характеризуется большим количеством зрелых лимфоцитов при небольшой распространенности клеток Рид-Березовского-Штернберга.
Этот вариант болезни считается низкозлокачественным и при раннем обнаружении лечение имеет хороший прогноз.
Разновидность с нодулярным склерозом распространена шире других, на нее приходится 40 – 50 % пациентов, в основном это молодые женщины.
Видео:
Болезнь обычно локализуется в лимфоузлах средостения, имеет хороший прогноз. Основная характеристика в сочетании клеток Рид-Березовского-Штернберга с лакунарными клетками.
На смешанноклеточную разновидность приходится около 30 % случаев лимфогранулематоза.
Как правило, болезнь характерна для жителей развивающихся стран, причем в основном встречается у детей или пожилых людей (мальчиков и мужчин).
Клетки характеризуются полиморфизмом (разнообразием), среди них много клеток Рид-Березовского-Штернберга.
Лимфогранулематоз, подавляющий лимфоидную ткань – редкая разновидность, не более 5 % случаев. Большая часть пациентов – пожилые люди, у детей болезнь не встречается.
В биоптате в основном клетки Рид-Березовского-Штернберга, а лимфоцитов нет вовсе.
Диагностика лимфогранулематоза у детей и взрослых включает ряд обязательных методов.
Среди них физикальное обследование на предмет увеличения лимфоузлов, сбор подробнейшего анамнеза, особенно с целью выявить характерные симптомы (за последние полгода):
- беспричинное снижение веса более чем на 10 %;
- лихорадочные состояния при температуре тела до 38 °C;
- обильное потоотделение.
Также диагностика включает хирургическую биопсию и биопсию костного мозга, лабораторные исследования крови (общий и биохимический анализ), миелограмму, рентгенографическое исследование грудной клетки.
Лимфома Ходжкина в анализах крови
Изменения в анализе крови при лимфогранулематозе у детей и взрослых неспецифичны, то есть подобные симптомы характерны для ряда других заболеваний.
Однако разные симптомы в совокупности (показатели крови, анамнез, показатели физикального обследования) позволяют предположить лимфогранулематоз, окончательно подтвердить или опровергнуть который может дальнейшая диагностика, нацеленная на специфические симптомы.
Видео:
Однако в силу своей простоты, доступности и высокой информативности клинический и биохимический анализ крови является обязательным этапом предварительной диагностики.
ОАК и исследование биохимии крови совершенно точно не дают информации о типе и разновидности лимфомы и, соответственно, по ним нельзя определиться с протоколом лечения, хотя можно получить предварительные представления о прогнозе.
Симптомы в анализе крови при лимфогранулематозе:
- различные степени снижения гемоглобина – анемия, из-за которой развиваются симптомы разбитости и усталости;
- тромбоцитопения – значительное снижение числа тромбоцитов в анализе, что упрощенно можно назвать разжижением крови. Это приводит к кровотечениям, в том числе внутренним – нередкие симптомы заболевания;
- высокий уровень «слипания» эритроцитов приводит к повышению СОЭ;
- большое количество эозинофилов – лейкоцитов, отвечающих за борьбу с бактериями, паразитами, опухолевыми клетками. При этом наблюдаются симптомы кожного зуда;
- снижение числа лимфоцитов.
В биохимическом анализе крови для диагностики лимфогранулематоза у детей и взрослых наиболее показательны:
- белки, характерные для острых воспалительных процессов;
- печеночные пробы.
Увеличение количества белков в крови является реакцией организма на болезнетворный процесс.
При лимфогранулематозе белков становится больше в десятки, а иногда и в сотни раз, они нейтрализуют токсическое действие опухолевых клеток, а их количество свидетельствует о степени воспалительного процесса.
Печеночные пробы позволяют определить степень поражения печени, на которую при лимфогранулематозе приходится большая нагрузка. Чем показатели ближе к норме, тем лучше прогноз лечения.
moydiagnos.ru
симптомы, анализ крови при заболевании, диагностика и лечение лимфогранулематоза
Необходимость химиотерапии
Медикаментозное воздействие обязательно практически во всех случаях заболеваемости лимфомой Ходжкина. Этот метод довольно успешен при любых формах онкологического процесса. Максимальный эффект достигается в комбинации с радиотерапией. Существует несколько результативных схем химиотерапии. На протяжении каждого курса назначают прием лекарственного средства в конкретное время и в строгих дозах. Большая часть препаратов вводится внутривенно, есть и таблетированные формы. Средства имеют следующие эффекты:
- антибактериальный;
- противоопухолевый;
- угнетающий деятельность иммунитета.
Лекарства нарушают синтез нуклеиновых кислот, блокируют продуцирование белков, разрушают ДНК в ядре клеток, образуют свободные радикалы кислорода, приводящие к деструкции органоидов. Препаратов достаточно много, каждый из них обладает особыми свойствами, поэтому и требуется комплексная терапия.
Анализ крови при лимфогранулематозе
При болезни Ходжкина в периферической крови не отмечаются специфические изменения, которые бы на 100 % свидетельствовали о диагнозе. ОАК требуется для определения состояния организма, функциональности его систем. Изменения в составе крови вызываются как самим опухолевым процессом, так и его последствиями. У пациентов с симптомами лимфогранулематоза в анализе крови нормальные или несколько пониженные показатели:
- количества эритроцитов;
- общего уровня гемоглобина;
- ретикулоцитов;
- тромбоцитов.
Общее количество лейкоцитов нередко возрастает уже на второй стадии болезни. Этот показатель является неинформативным, поэтому требуется развернутая лейкоцитарная формула.
Постепенно растет количество базофилов и эозинофилов. Показатели нейтрофилов повышены на третьей и четвертой стадиях лимфомы. Часто увеличено процентное содержание палочкоядерных форм. Очевидно выше нормы содержание количества моноцитов. Заметно снижена концентрация лимфоцитов.
Дают максимальную информацию показатели биохимии: белки острой фазы воспаления и печеночные пробы. Концентрация а2-глобулина, фибриногена, С-реактивного белка, гаптоглобина, церулоплазмина повышается в десятки и сотни раз. Это свидетельствует о степени выраженности воспалительных изменений.
Продолжительность жизни
Болезнь Ходжкина относится к категории опухолевых процессов, которые можно полностью излечить. Если диагноз поставлен рано, предложена адекватная комплексная терапия, то выздоровление отмечается в среднем в 85 % случаев. Прогноз обусловливается:
- стадией;
- гистологическим вариантом;
- патологическими изменениями в органах;
- наличием рецидивов;
- эффективностью терапии.
Если рано обнаружены симптомы лимфогранулематоза, анализы крови и аппаратные исследования проведены грамотно, назначена химио- и радиотерапия, то полная ремиссия происходит более чем в 90 % случаев. При прохождении первых курсов на третьей-четвертой стадиях прогноз благоприятен для 80 %.
При смешанно-клеточном типе лимфомы отмечаются необратимые изменения лимфатических узлов, снижается концентрация нормальных лимфоцитов. Это неблагоприятные диагностические признаки. На все случаи заболеваемости приходится около 2-5 % пациентов, формы лимфом которых устойчивы ко всем назначаемым видам терапии.
bolezni.zdorov.online
